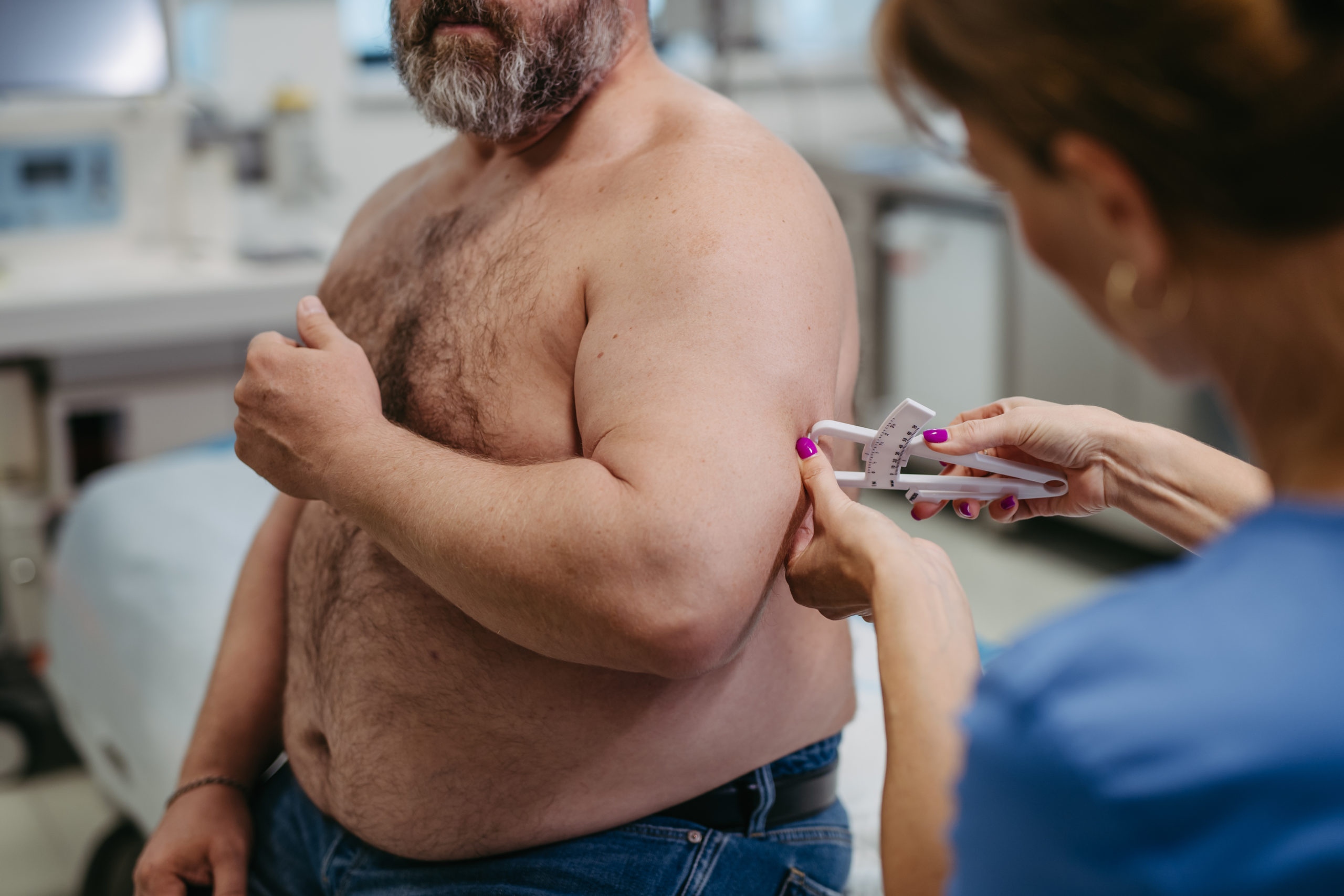
5 cuidados no pós-operatório da cirurgia bariátrica
Assim como qualquer intervenção cirúrgica, há o risco de complicações ou de insucesso da cirurgia bariátrica…

Assim como qualquer intervenção cirúrgica, há o risco de complicações ou de insucesso da cirurgia bariátrica…

Não há dúvidas sobre a eficácia da cirurgia bariátrica no tratamento da obesidade mórbida. Porém, o seu sucesso está diretamente ligado à qualidade do pré e do pós-operatório, e o acompanhamento da equipe multidisciplinar é fundamental nesse processo…
A hérnia incisional pode surgir após cirurgias na região do abdômen, provocando sintomas dolorosos e preocupação no paciente…
Existe muita informação disponível sobre os benefícios produzidos pelo balão intragástrico. No entanto, pouco se fala sobre o seu funcionamento e o procedimento de retirada. Por isso, preparei esse artigo sobre o tema…

As hérnias são umas das principais razões clínicas que levam as pessoas a se afastarem do trabalho. Na maioria dos casos, elas não causam muitos impactos à saúde do paciente…
É impossível negar os benefícios que a cirurgia bariátrica oferece ao tratamento da obesidade. Com a evolução da medicina, novos métodos foram desenvolvidos. Um deles é a cirurgia de sleeve…
O sucesso da cirurgia bariátrica não depende, exclusivamente, do trabalho realizado pelo cirurgião. Além de exigir a disciplina e o comprometimento do paciente, o procedimento também depende de uma boa equipe multidisciplinar…
A esofagite é um problema que atinge mais de 150 mil pessoas todos os anos no Brasil. Trata-se de uma inflamação no esôfago, o tubo que liga a boca ao estômago, e que costuma causar dores e incômodos nos pacientes…

A doença do refluxo gastroesofágico, também conhecida como DRGE, é uma doença em que os ácidos do estômago retornam à região do esôfago, em vez de seguir o caminho digestivo…

Como em qualquer procedimento cirúrgico, a cirurgia bariátrica também possui diversos riscos de complicações após ser realizada.